<サイドメモ>大動脈弁狭窄症の外科的治療(TAVI:タビ)
こちらの記事は、『心臓弁膜症>心臓弁膜症の治療』の補足記事です。
大動脈弁狭窄症(AS)の原因は何?
現在、我が国で最も多いASの原因は弁尖の変性とカルシウムの蓄積(石灰化)の結果として起こる大動脈弁硬化症です。欧米の報告では、大動脈弁硬化症は65歳以上の約4分の1にみられます。初期の大動脈弁硬化症には、心雑音はありますがASはありません。70代後半くらいから弁の変化と血液の通過障害が高度となり、重症のASとなります。大動脈弁硬化症で起こるASは高齢者の病気です。
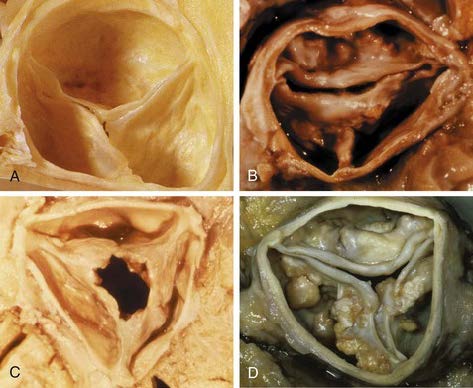
Aは正常の大動脈弁、B〜DはASの大動脈弁です。Bは、先天性二尖弁が原因のASです。Cはリウマチ性弁膜症、Dは加齢に伴って起こる大動脈弁硬化症が原因のASです。
出典:thoracickey.com https://thoracickey.com/valvular-heart-disease-2/
一方、70歳未満のASで最も多いのは、大動脈弁の先天異常です。中でも、通常は3つある弁尖が2つしかない先天性二尖弁がよく知られています。大動脈二尖弁は100人に1〜2人くらいの頻度でみられますが、ASや大動脈弁閉鎖不全(AR)になるのはその一部です。ASやARがなくても、1〜2年毎の心エコー検査で経過をみるのが望ましいです。
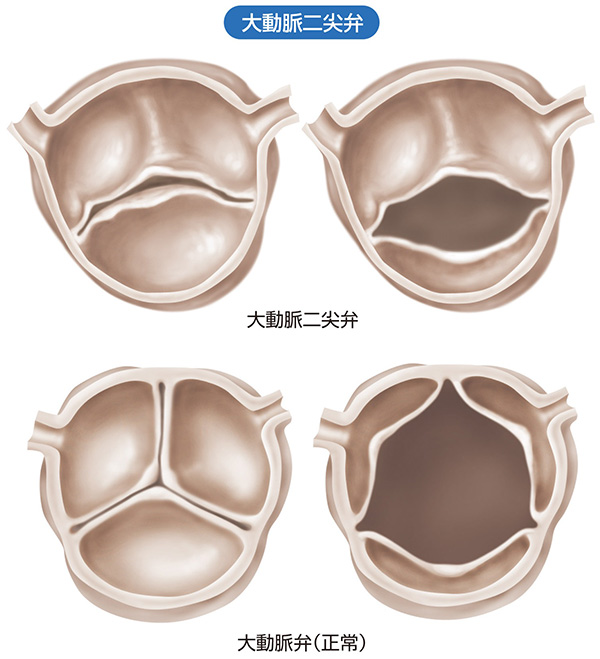
大動脈二尖弁(上段)と正常の大動脈弁(下段)のイメージです。大動脈二尖弁では、本来の三尖が分離できずに二尖となった名残(上方の弁尖中央の隆起)を認めることが多いです。
出典:インフォームドコンセントのための心臓・血管病アトラス
どのように診断するの?
ASは、病初期から心雑音がします。ASの診断のきっかけは、息切れや胸の圧迫感などの自覚症状のこともありますが、心雑音が重要なポイントです。
ASは重症になるまで無症状ですが、重症になると狭心症・心不全・失神が起こることがあります。これらの症状が出てくると、予後(疾病の医学的な長期的見通し)が良くないのでなるべく早く手術を行うのが望ましいです。狭心症や心不全では、早歩きした時などに胸の圧迫感や息苦しさを感じますが、患者さんが自分でも気付かないうちに症状が出ない速さで歩くように行動制限していることがあるので要注意です。検査結果は重症ASなのに「症状はない」と言う患者さんがおられたら、患者さんと一緒に歩いてみることです。「そんなに早く歩けません」と言われて、実は症状があったんだということがよくあります。
ASの診断と重症度の評価には、心エコー検査が必須です。ASでは、弁口面積(弁が開いた時の断面積)が狭くなるほど、血液が大動脈弁を通過する速度は速くなります。弁口が正円と仮定した場合、その直径が1/2になると断面積は1/4になるので、同じ血流量を保つには4倍の血流速度が必要です。また弁口が狭くなるほど、大動脈弁の前後(左心室と大動脈)の内圧の差(圧較差)が大きくなります。弁口面積が一定の基準より小さくなり、大動脈弁での血流速度と圧較差が一定の基準を上回れば手術が妥当と判断されます。
基本の手術は、人工弁置換術です
ASの基本的な手術法は、悪くなった大動脈弁を切り取って、生体弁または機械弁に取り換える人工弁置換術(大動脈弁置換術、AVR)*1です。ASの原因として最も多い大動脈弁硬化症の場合、手術となるのは75歳以上の後期高齢者です。高齢者では、高血圧・糖尿病や肺疾患など併存する病気が多く、病気じゃなくても肝機能や腎機能が低下しているので手術成績が気になります。でも、ご心配なく。我が国の75歳以上のAVRの成績は、75歳未満と比べて遜色なく欧米よりも良好です。
経カテーテル的大動脈弁留置術(TAVI)という治療法があります
以前は、80歳以上の高齢者や肺や肝臓の重篤な病気など手術リスクが大きい場合は、AVRを断念することがありました。このような高リスクの患者さんの治療法として、カテーテルを使って人工弁(生体弁)を留置する経カテーテル的大動脈弁留置術(TAVI:タビ)*2が開発されました。
2002年にフランスで初めてAS患者さんに応用され、我が国でも2013年から実施可能となりました。AVRは心臓を止めて行いますが、TAVIは心臓を止める必要がありません。TAVIは患者さんの身体的な負担が少なく、大抵の場合は手術の翌日から歩行や食事ができ入院期間も短くて済みます。これまでの実績で、AVRの生体弁は確実に10年以上もつことが分かっています。一方、TAVIの生体弁の耐久性は、10年以内は問題ありませんが、10年以上についてはまだ実績不足です。
AVRとTAVIのどちらを選択するかについては、考慮すべき点がたくさんあります。我が国のガイドライン*3 によると、年齢、フレイル(加齢により心身が老い衰えた状態)の程度、併存する病気、大動脈弁の形態的な特徴、AVRとTAVIのリスクや弁の耐久性などを勘案する必要があります。AVRとTAVIの両方について充分に説明して患者さんの希望を確認した上で、最終的には循環器内科医と心臓外科医のチームで議論して決定されるべきとしています。大まかな目安として、80歳以上はTAVIを、75歳未満はAVRを優先することが多いようです。
2010年以降、死亡・脳卒中・再入院を指標にしたTAVIとAVRの比較試験が行われ、中等度リスクの患者さんでもTAVIの治療成績はAVRと差はない、あるいはそれ以上に優れていることが分かりました。さらに、術後1〜2年までの結果ですが、低リスクの患者さんでもTAVIの治療成績はAVRと遜色ないことが報告されています。今後は、AVRが可能な中等度リスク以下のAS患者さんでもTAVIを行うことが増えてきそうです。
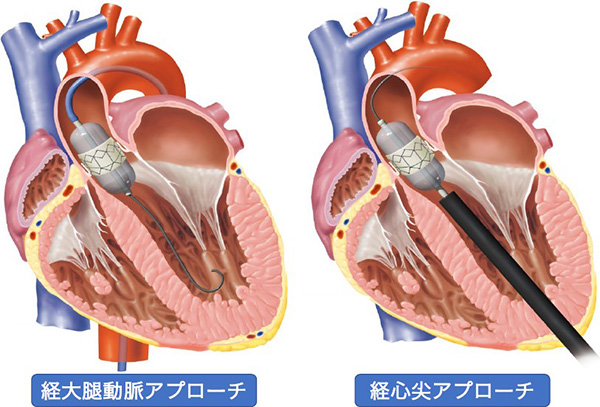
TAVI治療用のカテーテルを大動脈弁まで進めるには、主に2通りのアプローチがあります。カテーテルを足の付け根の動脈から大動脈弁まで進めていく経大腿動脈アプローチ(左図)と、肋骨の間を切開し心臓の先端(心尖部)を小さく切開してカテーテルを挿入する経心尖アプローチ(右図)です。
出典:インフォームドコンセントのための心臓・血管病アトラス
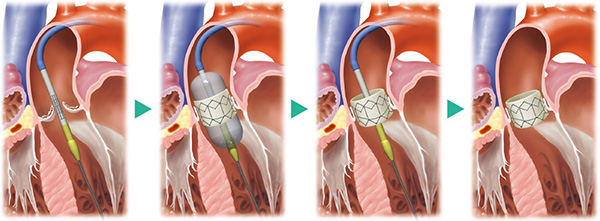
経大腿動脈アプローチによるTAVIのイメージです。折りたたまれた生体弁が装着されたバルーンカテーテルを、大動脈弁まで進めます(左端)。大動脈弁の位置でバルーンを膨らませて生体弁を留置します(左から2番目)。バルーンを縮めてカテーテルを抜き去ると、生体弁は留置された直後から働き始めます。
出典:インフォームドコンセントのための心臓・血管病アトラス
バルーン大動脈弁形成術(BAV)という治療法もあります
バルーン大動脈弁形成術(BAV)*4は、硬くなったASの大動脈弁を風船で押し拡げる治療法です。TAVIと違って、BAVの効果は一時的なもので、数ヶ月するとまた元の重症ASに戻ってしまいます。AVRの手術リスクが高い高齢患者さんでは、BAVを行ってASの重症度が低下しAVRのリスクが低減している間にAVRを行うこともあります。
*1:経カテーテル的大動脈弁留置術(Transcatheter Aortic Valve Implantation)の頭文字から、TAVI(タビ)と呼ばれています。
*2:大動脈弁置換術(Aortic Valve Replacement)の頭文字から、AVRと呼ばれています。
*3:「2020年改訂版 弁膜症治療のガイドライン」PDFはこちら
(日本循環器学会/日本胸部外科学会/日本血管外科学会/日本心臓血管外科学会合同ガイドライン)
*4:バルーン大動脈弁形成術(Balloon Aortic Valvuloplasty)の頭文字から、BAVと呼ばれています。
[関連記事]



